Celebrado em 23 de janeiro, o Dia Internacional da Medicina Integrativa chama a atenção para uma forma de cuidado que tem se tornado referência na promoção de tratamentos efetivos e uma assistência com foco na humanização e acolhimento.
A medicina integrativa vai além da aplicação de recursos terapêuticos, pois considera o indivíduo em sua totalidade e sua relação com a sociedade e o meio ambiente. O cuidado integrativo tem como princípio a visão ampliada do processo saúde/doença, o vínculo terapêutico e a escuta acolhedora, o que também está intrínseco na humanização.
Atividades como pilates, acupuntura e reiki são utilizadas para estimular os mecanismos naturais de recuperação da saúde, com potencial de aliviar dores físicas e psicoemocionais. Além disso, a medicina integrativa promove e incentiva o protagonismo da pessoa em relação a sua saúde, através do autocuidado.

Outro ponto é a redução de medicalização, já que muitos desequilíbrios que geram doenças podem ser amenizados e tratados com esses recursos terapêuticos eficazes.
No Brasil, as práticas foram institucionalizadas, em 2006, por meio da Política Nacional de Práticas Integrativas e Complementares (PNPIC) do Ministério da Saúde.
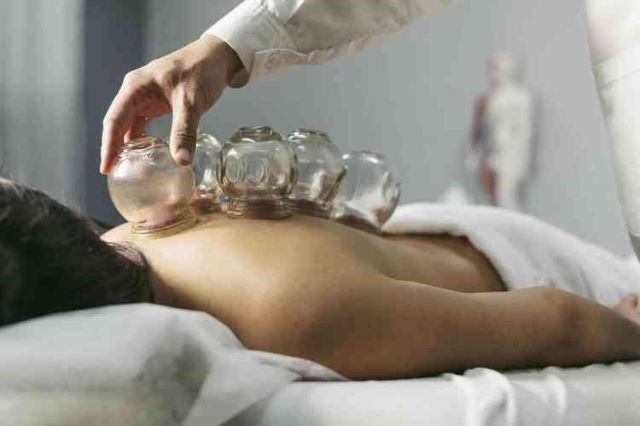
Cada tratamento é estruturado a partir do Projeto Terapêutico Singular (PTS), formulado entre a equipe multiprofissional e com a participação do paciente.
Para iniciar qualquer prática integrativa oferecida pelo SUS, procure a Unidade Básica de Saúde mais próxima de sua residência e solicite informações sobre as modalidades e horários que são ofertadas na rede municipal de saúde.
Fonte:
Referência:
DIA Internacional da Medicina Integrativa: medicina integrativa. Cejam: Centro de Estudos e Pesquisas, site, 23 jan. 2025. Disponível em: https://cejam.org.br/noticias/dia-internacional-da-medicina-integrativa-confira-os-beneficios-de-praticas-como-pilates-reiki-e-acupuntura-para-a-saude. Acesso em: 23 jan. 2025.

























